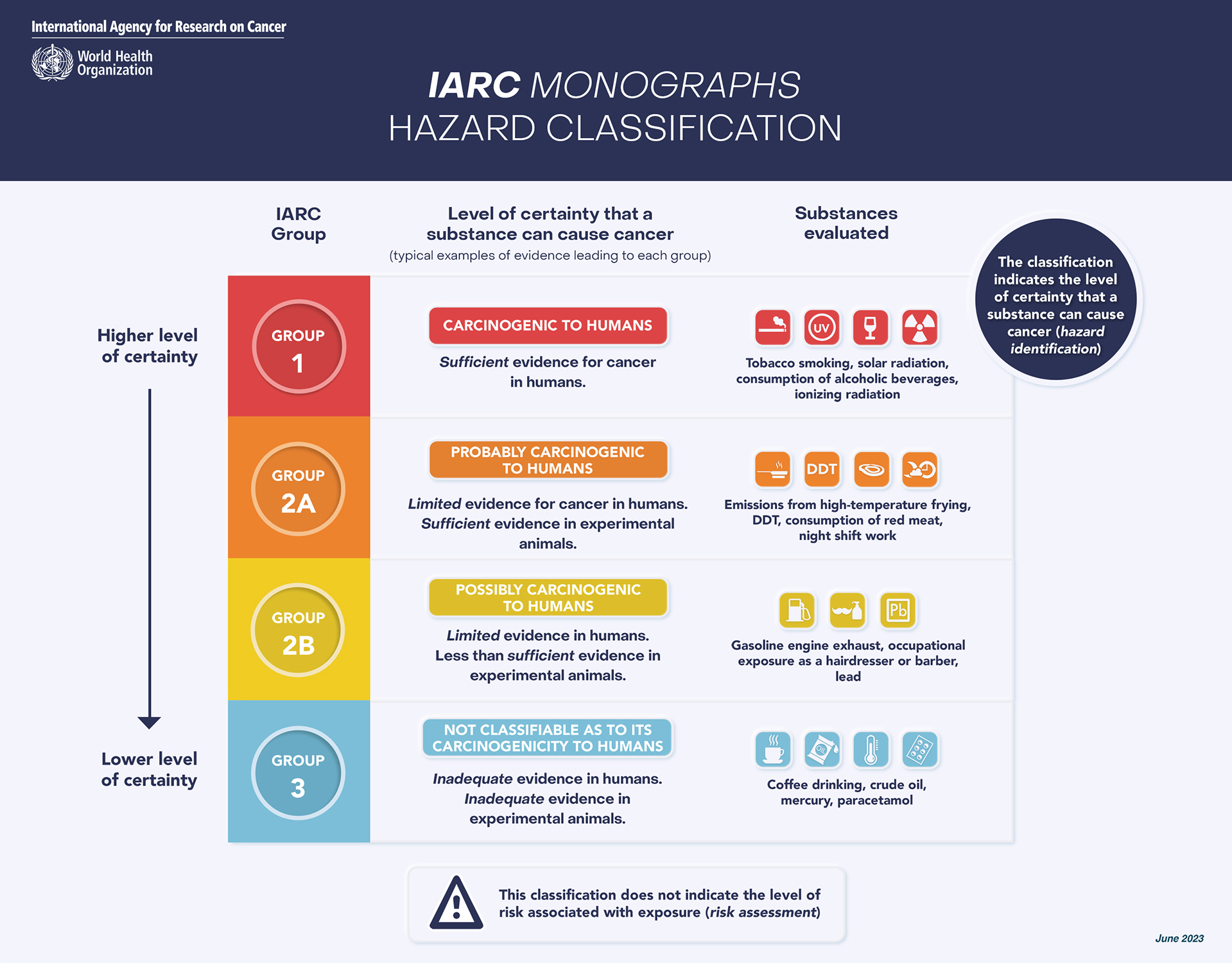
El Centro Internacional de Investigaciones sobre el Cáncer (CIIC) y el Comité Mixto FAO/OMS de Expertos en Aditivos Alimentarios (JECFA) de la Organización Mundial de la Salud (OMS) y la Organización para la Alimentación y la Agricultura (FAO) han publicado sus evaluaciones de los efectos del aspartamo, un edulcorante que no contiene azúcar, en la salud. El CIIC ha clasificado el aspartamo como posiblemente carcinógeno para los seres humanos (Grupo 2B del CIIC), tras establecer que hay «evidencia limitada» sobre su carcinogenicidad en los seres humanos, y el JECFA ha reafirmado que la ingesta diaria admisible de este producto es de 40 mg/kg de peso corporal.
El aspartamo es un edulcorante artificial (de origen químico) ampliamente utilizado en diferentes alimentos y bebidas desde la década de 1980, por ejemplo en bebidas dietéticas, goma de mascar, gelatina, helados, productos lácteos como el yogur, cereales de desayuno, dentífrico y medicamentos como pastillas para la tos y vitaminas masticables.
«El cáncer es una de las principales causas de muerte en todo el mundo. Cada año, una de cada seis personas muere de cáncer. La ciencia se amplía continuamente para evaluar los posibles factores iniciadores o facilitadores del cáncer, con la esperanza de reducir esas cifras y el costo humano», señaló el Dr. Francesco Branca, Director del Departamento de Nutrición e Inocuidad de los Alimentos de la OMS. «Las evaluaciones del aspartamo han revelado que, si bien la inocuidad no preocupa de forma destacada en las dosis de consumo habitual de este producto, se han descrito posibles efectos que deben investigarse en más estudios y de mejor calidad.»
Los dos organismos efectuaron exámenes independientes pero complementarios para evaluar la posible peligrosidad carcinógena y otros riesgos para la salud asociados al consumo de aspartamo. Esta es la primera vez que el CIIC evalúa el aspartamo, mientras que para el JECFA es la tercera vez.
Tras el examen de la bibliografía científica disponible, en ambas evaluaciones se señalaron limitaciones en la evidencia disponible sobre el cáncer (y otros efectos sobre la salud).
El CIIC clasificó el aspartamo como posiblemente carcinógeno para los seres humanos (Grupo 2B) a partir de evidencia limitada para el cáncer en los seres humanos (en concreto, para el carcinoma hepatocelular, un tipo de cáncer de hígado). También se observó evidencia limitada para el cáncer en animales de experimentación y evidencia limitada relacionada con los posibles mecanismos que provocan cáncer.
El JECFA concluyó que los datos evaluados indicaban que no había ninguna razón suficiente para cambiar la ingesta diaria admisible (IDA) previamente establecida de 0 a 40 mg/kg de peso corporal para el aspartamo. Por tanto, el Comité reafirmó que el consumo de una cantidad diaria que esté dentro de este límite es inocuo. Por ejemplo, con una lata de refresco dietético que contenga 200 o 300 mg de aspartamo, un adulto que pesa 70 kg necesitaría consumir más de 9-14 latas al día para exceder la ingesta diaria admisible, si no se consumen otros alimentos.
La determinación de la peligrosidad por el CIIC es el primer paso fundamental para comprender la carcinogenicidad de un agente al establecerse sus propiedades específicas y su potencial para causar daño, esto es, cáncer. Las clasificaciones del CIIC reflejan la firmeza de la evidencia científica sobre la posibilidad de que un agente determinado cause cáncer en los seres humanos, pero no reflejan el riesgo de padecer cáncer a un nivel de exposición determinado. En la evaluación de la peligrosidad por la IARC se tienen en cuenta todos los tipos de exposición (por ejemplo, en la alimentación o en el trabajo). La clasificación del Grupo 2B en función de la firmeza de la evidencia corresponde al tercer nivel más alto de los 4 niveles, y generalmente se usa cuando existe evidencia limitada, y no convincente, de cáncer en los seres humanos o evidencia convincente de cáncer en animales de experimentación, pero no ambas.
«Las conclusiones de evidencia limitada de carcinogenicidad en los seres humanos y los animales, y de evidencia causal limitada sobre cómo puede producirse la carcinogenicidad, subrayan la necesidad de seguir investigando para poder comprender mejor si el consumo de aspartamo constituye un peligro carcinógeno», declaró la Dra. Mary Schubauer-Berigan, del programa Monografías del CIIC.
En las evaluaciones de riesgos realizadas por el JECFA se determina la probabilidad de que ocurra un tipo específico de daño, es decir, cáncer, en determinadas condiciones y niveles de exposición. No es inusual que el JECFA tenga en cuenta las clasificaciones del CIIC en sus deliberaciones.
«El JECFA también examinó la evidencia sobre el riesgo de cáncer en estudios realizados en animales y seres humanos, y concluyó que la evidencia de vínculo entre el consumo de aspartamo y el cáncer en los seres humanos no es convincente», señaló el Dr. Moez Sanaa, Jefe de la Unidad de Normas y Asesoramiento Científico sobre Alimentación y Nutrición de la OMS. «Necesitamos mejores estudios con un seguimiento más prolongado y repetición de cuestionarios sobre alimentación en cohortes existentes. Necesitamos ensayos controlados aleatorizados, en particular estudios de vías causales pertinentes para la regulación de la insulina, el síndrome metabólico y la diabetes, particularmente en relación con la carcinogenicidad.»
Las evaluaciones del CIIC y el JECFA sobre los efectos del aspartamo partieron de datos científicos recopilados de diversas fuentes, como artículos sometidos a arbitraje por pares, informes gubernamentales y estudios realizados con fines regulatorios. Los estudios han sido revisados por expertos independientes, y ambos comités han tomado medidas para garantizar la independencia y fiabilidad de sus evaluaciones.
El CIIC y la OMS continuarán dando seguimiento a la nueva evidencia y alentarán a grupos de investigación independientes a que inicien más estudios sobre el posible vínculo entre la exposición al aspartamo y los efectos en la salud de los consumidores.
 La
La 


