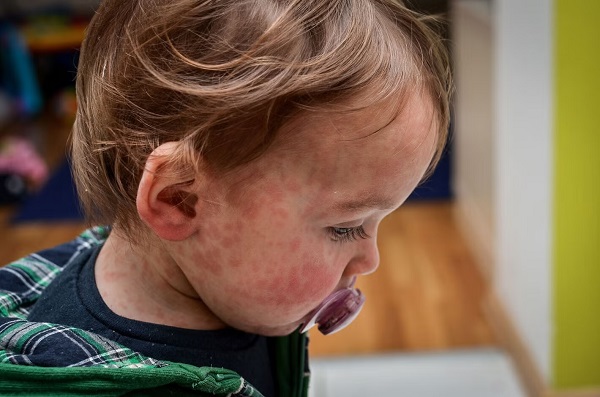
La Organización Panamericana de la Salud (OPS) emitió una nueva alerta epidemiológica sobre sarampión en la región de las Américas, en la que hace un llamado a los países a intensificar las actividades de vigilancia epidemiológica, vacunación y respuesta rápida ante brotes para interrumpir la transmisión y proteger a las poblaciones vulnerables.
La alerta, publicada ayer, destaca la persistencia de casos y brotes en varios países de la región, en un contexto de aumento sostenido de casos durante 2025 en comparación con los últimos cinco años, tendencia que parece continuar en 2026.
La OPS recomienda fortalecer la vigilancia y la búsqueda activa de casos, incluido el diagnóstico por laboratorio, implementar actividades complementarias de vacunación para cerrar brechas de inmunidad, y garantizar una respuesta oportuna ante cualquier caso sospechoso.
Situación epidemiológica en la región
En 2025, la región notificó 14.891 casos confirmados de sarampión, incluyendo 29 defunciones, en 13 países: Argentina (36 casos), Belice (44 casos), Bolivia (597 casos), Brasil (38 casos), Canadá (5 436 casos, incluyendo 2 defunciones), Costa Rica (1 caso), El Salvador (1 caso), Estados Unidos (2 242 casos, incluyendo 3 defunciones), Guatemala (1 caso), México (6 428 casos, incluyendo 24 defunciones), Paraguay (49 casos), Perú (5 casos) y Uruguay (13 casos). Este total representa un aumento de 32 veces respecto a los 466 casos registrados en 2024.
En las primeras tres semanas de 2026, se confirmaron 1.031 casos adicionales de sarampión en siete países — Bolivia (10), Canadá (67), Chile (1), Estados Unidos (171), Guatemala (41), México (740) y Uruguay (1)— sin defunciones notificadas. Este total representa un aumento de 43 veces en comparación con los 23 casos notificados en el mismo período de 2025.
La evidencia disponible indica que, entre los casos confirmados con información disponible, el 78 % no estaba vacunado y en el 11 % el antecedente de vacunación era desconocido. Aunque la mayor proporción de casos se registró en adolescentes y adultos jóvenes, las tasas de incidencia más elevadas se observaron en menores de un año, seguidos por niños de 1 a 4 años y de 5 a 9 años, lo que refuerza la necesidad de garantizar esquemas completos de vacunación y medidas de protección adicionales en contextos de brote.
A nivel mundial, la Organización Mundial de la Salud (OMS) informó que durante 2025 se notificaron más de 552 000 casos sospechosos de sarampión en 179 países, de los cuales cerca del 45 % (247 623) fueron confirmados, lo que refleja un resurgimiento global de la enfermedad en un contexto de brechas persistentes de inmunización.
Cobertura de vacunación y brechas de inmunidad
Las coberturas regionales de vacunación con la vacuna contra sarampión, rubéola y paperas (SRP) en las Américas mostraron un ligero incremento en 2024 respecto a 2023 (de 87 % a 89 % para la primera dosis y de 76 % a 79 % para la segunda), pero continúan por debajo del 95 % recomendado para prevenir brotes. Solo el 33 % de los países y territorios de la región alcanzaron el 95 % o más de cobertura con la primera dosis y apenas el 20 % logro esa meta con la segunda dosis. Se estima que 1,5 millones de niños no recibieron ninguna dosis de esta vacuna en el 2024.
La OPS subrayó que el sarampión es altamente contagioso, pero prevenible mediante la vacunación oportuna con dos dosis de la vacuna SRP. En los países con brotes activos, reiteró la necesidad de intensificar la vacunación, la búsqueda activa de casos y la respuesta rápida para interrumpir la transmisión.
Al mismo tiempo, para todos los países de la región, destacó la importancia de cerrar brechas de cobertura, mantener una vigilancia sensible y oportuna, y proteger a los viajeros mediante la vacunación, especialmente cuando se dirigen a zonas con transmisión activa.
En el contexto de la Copa Mundial de Fútbol 2026 y otros eventos masivos con alta movilidad de personas, la OPS recomienda a los paises incrementar la sensibilidad de su sistema de vigilancia mediante la implementación de búsquedas activas, a fin de detectar oportunamente la ausencia o presencia de casos de sarampión y rubéola.
La OPS continuará monitoreando la situación del sarampión y actualizará las recomendaciones según la evolución epidemiológica.