
Como cada último domingo de enero, hoy 25 de enero el Mundo celebra el Día Mundial de Lucha contra la Lepra, también conocida como enfermedad de Hansen. En esta ocasión, queremos compartir con la comunidad médica los últimos avances en el tratamiento y control de esta dolencia en el mundo.
El tema de la celebración de este año 2026 es: “La lepra es curable, el verdadero desafío es el estigma”.
La investigación, aunque limitada por la baja incidencia de la enfermedad en muchos países, ha logrado progresos significativos, especialmente en diagnóstico, manejo de complicaciones y prevención.
Avances en Diagnóstico y Detección Precoz
Se han desarrollado y estandarizado nuevas herramientas moleculares, como las pruebas de PCR más sensibles y específicas para detectar Mycobacterium leprae, incluso en formas paucibacilares y antes de la aparición de síntomas clínicos. Esto permite un diagnóstico más temprano y preciso.
El uso combinado de biomarcadores serológicos como NDO-LID y PGL-I, mejora la distinción entre pacientes multibacilares y paucibacilares, ayudando en la clasificación y el manejo del enfermo.
En regiones remotas, el uso de herramientas de telemedicina y teledermatología, como fotografías y consultas remotas por parte de expertos, ha mejorado la identificación de casos y reducido los retrasos diagnósticos.
Avances en el Tratamiento Farmacológico

La terapia multimedicamentosa (TMM) sigue siendo el pilar, pero ahora se optimiza. La OMS recomienda desde 2019 un esquema simplificado de TMM para la lepra paucibacilar (PB): ahora son 6 meses de rifampicina y dapsona (frente a los 12 meses anteriores), mejorando la adherencia y reduciendo costos.
El tratamiento de la lepra multibacilar (MB) se mantiene en 12 meses, pero hay estudios evaluando esquemas acortados de 6 meses para ciertos grupos, con resultados preliminares prometedores.
Se ha fortalecido el manejo de reacciones leprosas y neuropatías con el uso más racional de corticosteroides (prednisona) para el tratamiento de reacciones tipo 1 y 2, con protocolos de reducción más prolongados para prevenir recaídas. Se investigan fármacos alternativos para casos esteroide-dependientes, como la talidomida (bajo estricto control), metotrexato, ciclofosfamida y agentes biológicos (ej. infliximab).
El uso de profilaxis post-exposición (PEP) es quizás el avance más transformador en prevención. La estrategia SDR-PEP (dosis única de rifampicina como profilaxis posterior a la exposición) ha demostrado reducir el riesgo de desarrollar la enfermedad en contactos cercanos de pacientes en más del 50 %. Programas a gran escala en países como India, Brasil e Indonesia ya están
implementando esta estrategia.
Avances en el Manejo de Complicaciones y Discapacidades
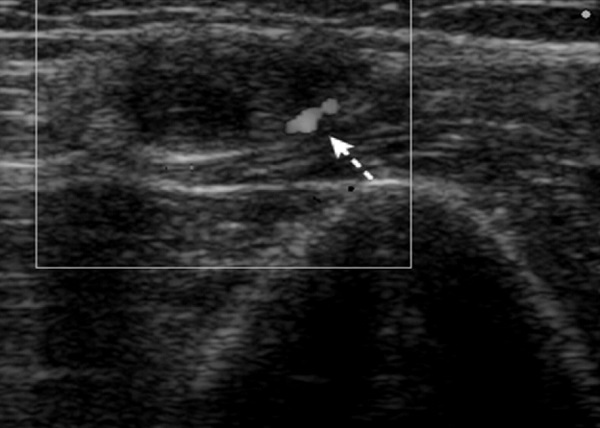
En el campo de la neurofisiología y ultrasonido de nervios, el uso de la electromiografía y, especialmente, la ecografía de alta resolución de nervios periféricos, permite detectar inflamación subclínica, monitorear la respuesta al tratamiento y guiar intervenciones para prevenir daños permanentes.
En cuanto al autocuidado y la tecnología, se han desarrollado aplicaciones móviles para educar a los pacientes en el autocuidado de ojos, manos y pies, promoviendo la adherencia a las prácticas que previenen úlceras y discapacidades.
También se ha avanzado considerablemente en el uso de técnicas mejoradas de cirugía reconstructiva para corrección de deformidades (reanimación facial, transferencias tendinosas) y manejo de úlceras plantares.
Avances en Control y Estrategias de Salud Pública
La Estrategia Global de la Lepra 2021-2030 de la OMS está enfocada en interrumpir la transmisión y eliminar la enfermedad como problema de salud pública. Las metas «Cero Lepra» buscan: cero discapacidades en niños nuevos diagnosticados, cero leyes que permitan la discriminación y cero lepra a nivel de países.
La búsqueda activa de casos (ACF) en zonas de alta endemicidad se complementa con la implementación de campañas de screening puerta a puerta para detectar casos tempranos y romper la cadena de transmisión.
El enfoque «Una Sola Salud» también se ha unido a la estrategia de control, con investigaciones en curso sobre el posible reservorio ambiental o animal (armadillos en las Américas) para comprender mejor la epidemiología de la enfermedad.
Bibliografía recomendada
1. WHO. (2021). Global Leprosy (Hansen disease) Strategy 2021–2030: Towards zero leprosy. World Health Organization – Estrategia marco actual con todas las directrices.
2. Hasker, E. et al. (2024 ). Post-exposure prophylaxis in leprosy (PEOPLE): a cluster randomised trial. Lancet Glob Health, 12(6) – Estudio clave sobre PEP con rifampicina.
3. Blok, D.J., Steinmann, P., Tiwari, A., Barth-Jaeggi, T., Arif, M.A., et al. (2021). The long-term impact of the Leprosy Post-Exposure Prophylaxis (LPEP) program on leprosy incidence: A modelling study. PLOS Neglected Tropical Diseases, 15(3) – Modelado del impacto de la PEP.
4. Sharma, M. and Singh, P. (2022). Advances in the Diagnosis of Leprosy. Front. Trop. Dis., 3 – Revisión comprehensiva de avances recientes.
5. Ereso, B.M., Sagbakken, M., Gradmann, C., et al. (2021). Treatment outcomes of patients with drug-sensitive tuberculosis under community-based versus facility-based directly observed treatment, short course strategy in Southwest Ethiopia: a prospective cohort study. BMJ Open, 11 – Ejemplo de investigación en curso sobre esquemas acortados.
6. Froes Junior, L.A.R., Sotto, M.N., Trindade, M.A.B. (2025). Leprosy in the 21st century: a comprehensive review of immunological mechanisms, diagnosis, and treatment. Rev Inst Med Trop Sao Paulo, 3 – Avance en el manejo de neuropatías.
7. Diaz Pallares, C., Bourassa-Blanchette, S., Fonseca, K., Vaughan, S. (2019). Leprosy: Challenges in diagnosis. J Assoc Med Microbiol Infect Dis Can., 11;4(3) – Revisión actualizada con enfoque clínico.
Desafíos Persistentes y Futuro
Los desafíos actuales en el control de la lepra y el tratamiento a los enfermos incluyen el estigma, la integración de los servicios en los sistemas de salud primaria, la financiación sostenida y la necesidad de una vacuna más efectiva (la vacuna BCG ofrece protección parcial y se usa en algunos programas para contactos).
La investigación en inmunología y genómica del M. leprae no deja de buscar nuevos blancos terapéuticos y herramientas de diagnóstico. Estos avances, combinados con un fuerte compromiso político y comunitario, están acercando al mundo a la meta de «Cero Lepra».
Datos Clave

La lepra es una enfermedad tropical desatendida que sigue presente en más de 120 países y de la cual se notifican alrededor de 200 000 nuevos casos al año. Su eliminación como problema de salud pública -objetivo que se define por una tasa de prevalencia inferior a un caso por cada 10 000 habitantes, conforme a la resolución WHA44.9 de la Asamblea de la Salud- se materializó a escala mundial en el año 2000 y en la mayoría de los países antes del año 2010.
La disminución del número de nuevos casos ha sido gradual. Según los datos de 2023, el Brasil, la India e Indonesia siguieron notificando más de 10 000 nuevos casos, mientras que otros 12 países (Bangladesh, Etiopía, Filipinas, Madagascar, Mozambique, Myanmar, Nepal, Nigeria, la República Democrática del Congo, la República Unida de Tanzanía, Somalia y Sri Lanka) notificaron entre 1000 y 10 000 nuevos casos cada uno. Cincuenta y seis países notificaron cero casos y 112 notificaron menos de 1000 nuevos casos.
En el parte epidemiológico semanal (Weekly Epidemiological Record) publicado el 13 de septiembre de 2024 (vol. 99) (en inglés) se ofrece información detallada sobre las estadísticas anuales de 2023.
En América Latina, el número global de nuevos casos en 2023 ascendió a 182 815, con un 13,6 % de ellos reportados en las Américas, donde Brasil concentra más del 90 %.
En 2018, se reportaron 30 957 casos de lepra en las Américas, cifra que disminuyó a 29 936 en 2019. En 2020, el número de casos detectados sufrió una drástica caída a 19 195, lo que representa una reducción del 35,9 % respecto al año anterior, atribuida al impacto de la pandemia de COVID-19. En 2021, los casos aumentaron ligeramente a 19 826 (631 más que en 2020). Posteriormente, en 2022, los casos subieron a 21 398, y la tendencia al alza continuó en 2023, alcanzando un total de 24 773 casos.
En 2023, de 49 países y territorios, 27 notificaron un total de 24 773 nuevos casos de lepra. De estos, el 92 % (22 773 casos) se reportaron en Brasil. Otros países con un número significativo de casos nuevos ese año fueron Venezuela (338), Colombia (267), Paraguay (288), Argentina (134), Cuba (142), México (121) y República Dominicana (87).
Las personas afectadas por la lepra suelen ser objeto de discriminación y estigmatización. Esta situación tiene efectos negativos en el acceso al diagnóstico, el resultado del tratamiento y los resultados de la atención, además de violaciones de los derechos civiles, políticos y sociales. Poner fin a la discriminación, el estigma y los prejuicios es fundamental para acabar con esta enfermedad.
Respuesta de la OPS

Desde 1992, la OPS/OMS ha promovido el Plan de Acción Regional para la Eliminación de la Lepra en las Américas, para la cobertura de tratamiento con poliquimioterapia y desde entonces ha alcanzado coberturas del tratamiento del 42%, y desde el 2001 hasta hoy día la cobertura es casi universal. La Organización proporciona el medicamento gratuitamente a todas las personas que lo necesiten, a través de donaciones de la Fundación Novartis para el Desarrollo Sostenible.
En 2009, los países Miembros de la OPS/OMS, a través de la Resolución CD49.R19, 2009, se comprometieron con la meta de eliminar la lepra como problema de salud pública, al primer nivel sub-nacional para el 2015 y en el 2012, la OPS/OMS formuló un “Plan de Acción para Acelerar el Logro de la Eliminación de la Lepra en Latinoamérica y el Caribe”, alcanzar la reducción de la prevalencia por esta en enfermedad a menos de 1 caso por cada 10 000 habitantes.
La Resolución A/RES/65/215 para la “Eliminación de la Discriminación Contra las Personas Afectadas por la Lepra y sus Familiares”, fue aprobada por la Asamblea General de las Naciones Unidas en diciembre del 2010 con el fin de fomentar la formulación y aplicación de políticas y medidas para prevenir la discriminación de las personas afectadas por lepra y a sus familiares.
En 2016, el Consejo Directivo de la OPS/OMS aprobó la Resolución CD55.R9 que incluye la implementación del Plan para la eliminación de las enfermedades infecciosas desatendidas, entre ellas la lepra.
En 2018 la OMS publicó las Directrices para el diagnóstico, el tratamiento y la prevención de la lepra. En ellas se proporcionan los conocimientos y las pruebas más recientes sobre el diagnóstico, el tratamiento y la prevención de la lepra, basados en un enfoque de salud pública en los países endémicos.
Texto confeccionado con apoyo de IA (DeepSeek).



