Las guías resumen y evalúan la evidencia disponible, con el objetivo de ayudar a los profesionales de la salud a proponer las mejores estrategias de manejo para un paciente individual con una condición dada. Las guías y sus recomendaciones deben facilitar la toma de decisiones de los profesionales de la salud en su práctica diaria. Las pautas, sin embargo, no reemplazan la relación del paciente con su médico. Las decisiones finales con respecto a un paciente individual deben ser tomadas por los profesionales de la salud responsables, en función de lo que consideren más apropiado en las circunstancias. Estas decisiones se toman en consulta con el paciente y el cuidador, según corresponda.
Las guías están destinadas a ser utilizadas por profesionales de la salud. Para garantizar que todos los usuarios tengan acceso a las recomendaciones más recientes, la Sociedad Europea de Cardiología (ESC) pone a disposición de forma gratuita sus directrices. El ESC advierte a los lectores que el lenguaje técnico puede ser malinterpretado y declina cualquier responsabilidad al respecto.
Qué es nuevo
La magnitud del problema
Se estima que el volumen anual de cirugía mayor en todo el mundo es de más de 300 millones de pacientes (alrededor del 5 % de la población mundial), lo que representa un aumento del 34 % entre 2004 y 2012. Casi el 74 % de estas operaciones se realizan en países que gastan montos en atención médica. Cuando se aplica a los países de la Unión Europea, que tenían una población total de 448 millones en 2020 (27 países), esta cifra se traduce en una estimación aproximada de casi 22 millones de procedimientos importantes al año.
Casi el 85 % de las operaciones mayores son procedimientos quirúrgicos no cardíacos. En un informe reciente de la base de datos National Inpatient Sample de EE. CV), el 18 % tenía enfermedad de las arterias coronarias (EAC), el 4,7 % tenía antecedentes de accidente cerebrovascular y el 7,7 % tenía una puntuación del Índice revisado de riesgo cardíaco (RCRI) ≥3 (rango 0–6) en 2012–13. Estas tasas de prevalencia muestran un aumento sustancial en comparación con las tasas equivalentes en 2008–09. En un registro grande que incluye 37.915 pacientes consecutivos sometidos a intervenciones coronarias percutáneas (ICP) con stent liberador de fármacos (DES), las tasas de NCS después de la ICP fueron del 11 %. y 24%, 1 y 3 años después de la ICP respectivamente. Las edades de corte en las que era más probable que se produjera NCS dentro de 1 y 3 años de la PCI fueron 62 y 73 años, respectivamente.
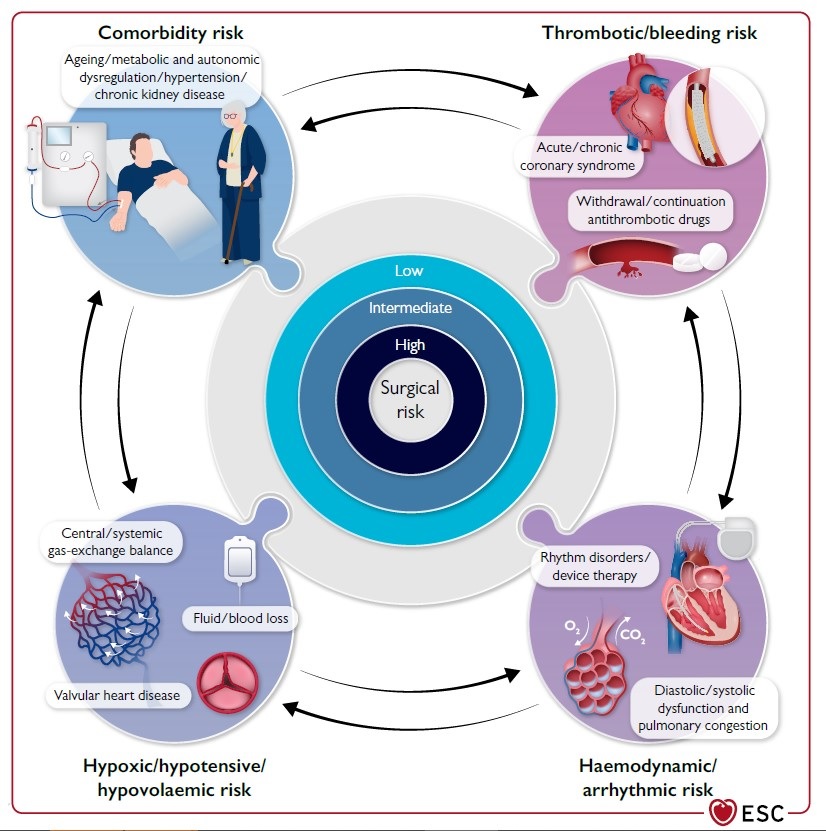
La prevalencia de comorbilidades, el estado clínico de los pacientes antes de la cirugía y la urgencia, magnitud, tipo y duración del procedimiento quirúrgico determinan el riesgo de complicaciones perioperatorias. En un estudio de cohorte reciente de 40.000 pacientes de ≥45 años de edad que se sometieron a NCS para pacientes hospitalizados, uno de siete experimentó una complicación cardíaca o cerebrovascular mayor a los 30 días. Las complicaciones cardiovasculares pueden ocurrir particularmente en pacientes con enfermedad coronaria documentada o asintomática, ventrículo izquierdo (LV), enfermedad valvular cardíaca (VHD) y arritmias, que se someten a procedimientos quirúrgicos que se asocian con estrés hemodinámico y cardíaco prolongado.
En el caso de la isquemia miocárdica perioperatoria, son importantes tres mecanismos: (i) falta de coincidencia entre el suministro y la demanda de oxígeno en el contexto de una estenosis de la arteria coronaria que puede volverse limitante del flujo por las fluctuaciones hemodinámicas perioperatorias; (ii) síndrome coronario agudo (SCA) debido a la erosión o ruptura inducida por el estrés de una placa aterosclerótica vulnerable en combinación con estados proinflamatorios e hipercoagulables inducidos por la cirugía, y el malestar hemodinámico resultante de los cambios de fluidos y la anestesia; y (iii) el riesgo de sangrado asociado a la cirugía que requiere la interrupción de las terapias antiplaquetarias, lo que podría conducir a la trombosis del stent en pacientes sometidos a NCS después de la colocación reciente de un stent coronario.
La disfunción ventricular izquierda y las arritmias pueden ocurrir por varias razones en todas las edades. Debido a que la prevalencia de CAD, VHD, insuficiencia cardíaca y arritmias aumenta con la edad, la mortalidad y la morbilidad CV perioperatorias son predominantemente un problema en la población adulta que se somete a NCS importante.
Las Directrices de la ESC de 2022 sobre evaluación y tratamiento cardiovascular de pacientes sometidos a NCS se centran en la evaluación del riesgo CV preoperatorio y el tratamiento perioperatorio de pacientes en los que la enfermedad cardiovascular (ECV) es una fuente potencial de complicaciones durante la NCS.
Se recomienda un chequeo cardíaco incluso en personas aparentemente sanas mayores de 65 años antes de una cirugía no cardíaca de riesgo intermedio o alto, según las Directrices sobre evaluación cardiovascular de la Sociedad Europea de Cardiología (ESC) y manejo de pacientes sometidos a cirugía no cardiaca publicado en European Heart Journal.
Se estima que más de 300 millones de personas se someten a una cirugía mayor en todo el mundo cada año. Casi el 85% de las operaciones mayores son procedimientos no cardíacos. En la Unión Europea, se estima que al menos 660.000 complicaciones cardiovasculares mayores ocurren anualmente debido a cirugías no cardíacas. El documento proporciona consejos para el cuidado preoperatorio, operatorio y postoperatorio de pacientes sometidos a cirugía no cardiaca. El objetivo es prevenir las complicaciones cardiovasculares, incluido el infarto de miocardio, la trombosis (coágulos de sangre) en los stents, los trastornos del ritmo cardíaco, la embolia pulmonar, el accidente cerebrovascular y la muerte.
La probabilidad de complicaciones cardiovasculares depende de las características del paciente así como del tipo de cirugía y si es electiva o urgente. Las cirugías se clasifican como riesgo quirúrgico bajo (menos del 1%), intermedio (1-5%) y alto (más del 5%) según la probabilidad de ataque cardíaco, accidente cerebrovascular o muerte por enfermedad cardiovascular dentro de los 30 días. Por ejemplo, la cirugía de rodilla es de bajo riesgo, un trasplante de riñón es de riesgo intermedio y un trasplante de pulmón es de alto riesgo.
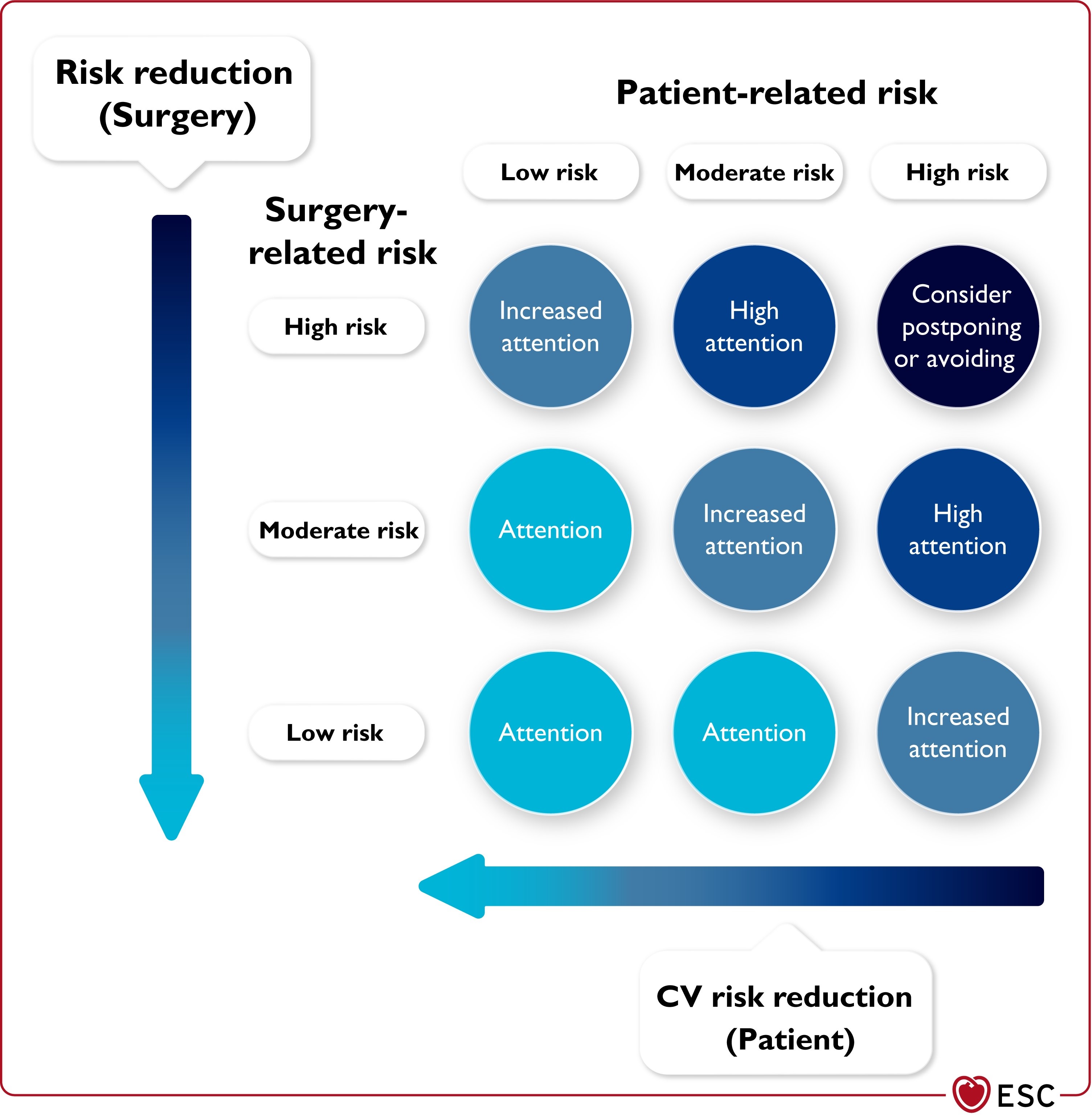
Figura: El riesgo total es una interacción del riesgo relacionado con el paciente y relacionado con la cirugía. Idealmente, el riesgo total debería estar lo más cerca posible de la esquina inferior izquierda, eligiendo cirugía/procedimiento/anestesia/institución con el menor riesgo posible junto con esfuerzos para mitigar el riesgo CV del paciente.
La profesora Julinda Mehilli del Hospital Landshut-Achdorf, Landshut, Alemania, dijo: «En pacientes de 45 a 65 años de edad sin signos, síntomas o antecedentes de enfermedad cardiovascular, se debe considerar un electrocardiograma (ECG) y mediciones de troponina antes de pacientes de alto riesgo no diagnosticados». -cirugía cardíaca.»
La guía describe las acciones que los pacientes pueden tomar antes y después de la cirugía para reducir la probabilidad de complicaciones cardiovasculares.
- Se recomienda dejar de fumar más de cuatro semanas antes de la cirugía, así como controlar la hipertensión arterial, la dislipemia y la diabetes.
- Se debe controlar a los pacientes para detectar anemia, que debe tratarse antes de la cirugía.
- Si los pacientes están tomando medicamentos, particularmente anticoagulantes, su médico debe informarles si deben suspender o continuar con estos medicamentos.
El presidente del grupo de trabajo de las directrices, el profesor Sigrun Halvorsen del Hospital Ulleval de la Universidad de Oslo, Oslo, Noruega, dijo: «Es muy importante que los pacientes que usan anticoagulantes reciban información detallada sobre cómo manejar estos medicamentos antes y después de la cirugía».
La evaluación de riesgos debe abarcar los aspectos quirúrgicos y del paciente para que se puedan tomar decisiones individualizadas. El documento establece: “Es importante que se tomen en consideración los valores y preferencias de los pacientes con respecto a los beneficios y riesgos de la cirugía, y que los pacientes participen en las decisiones. Esto es particularmente importante cuando se trata de decisiones sobre someterse a una cirugía electiva o no, el momento de la cirugía y la elección de las técnicas quirúrgicas y anestésicas”.
El documento proporciona recomendaciones personalizadas para pacientes con diferentes afecciones cardiovasculares, enfermedad renal, diabetes, cáncer, obesidad y COVID-19. En general, después de COVID-19, la cirugía no cardíaca electiva debe posponerse hasta la recuperación completa y la optimización de las condiciones coexistentes.
La cardiopatía existente aumenta el riesgo de complicaciones cardiovasculares perioperatorias, especialmente en pacientes de edad avanzada. Todos los pacientes con enfermedad arterial coronaria deben recibir una evaluación cardíaca. La decisión de examen de diagnóstico invasivo y revascularización con stents o cirugía de derivación antes de una operación no cardíaca debe individualizarse en función de los síntomas y la presencia de obstrucción o estrechamiento de los vasos cardíacos.
Los pacientes con enfermedad cardíaca valvular sintomática, en particular aquellos con estenosis de la válvula aórtica o insuficiencia de la válvula mitral, tienen un mayor riesgo de complicaciones perioperatorias, especialmente cuando se someten a una cirugía no cardíaca de riesgo intermedio y alto.
Según la gravedad de la estenosis de la válvula aórtica y la urgencia y gravedad de la cirugía no cardíaca planificada, las guías recomiendan la reparación quirúrgica o transcatéter de la válvula o la valvuloplastia con balón como puente para la reparación.
Las personas con insuficiencia mitral grave suelen tener insuficiencia cardíaca, lo que duplica el riesgo de complicaciones, en particular después de una cirugía no cardíaca de riesgo intermedio o alto. La reparación percutánea o quirúrgica de la válvula mitral debe considerarse antes de una cirugía no cardíaca además del tratamiento médico óptimo indicado por las guías.
También se recomienda un control cardíaco preoperatorio con ECG en pacientes con arritmias quienes deben continuar tomando su medicación antiarrítmica. Los pacientes con marcapasos o desfibrilador automático implantable deben hacer revisar su dispositivo antes de la cirugía, si no se ha hecho recientemente.
Después de la cirugía no cardíaca, en particular la cirugía de riesgo intermedio y alto, la complicación cardiovascular más común es la lesión miocárdica, que se asocia con un mayor riesgo de muerte dentro del mes posterior a la cirugía. Los pacientes con enfermedad cardíaca tienen más probabilidades de experimentar esta complicación y pueden requerir una observación más prolongada en cuidados intensivos que aquellos sin enfermedad cardíaca.










